Как избежать жировой болезни печени. Определение болезни. Причины заболевания
- Как избежать жировой болезни печени. Определение болезни. Причины заболевания
- Жирная печень диета. Влияние диеты на МетС
- Как вылечить ожирение печени. Причины развития и классификация жирового гепатоза печени
- Как восстановить печень при жировом гепатозе. Фосфоглив® при жировом гепатозе
- Как лечить ожирение печени и поджелудочной железы. Диетотерапия и модификация образа жизни
- Жировой гепатоз печени лечение расторопшей. Александр Попандопуло, врач терапевт. Редактор А. Герасимова
- Как вывести жир из печени. Стол №5
- Я вылечил жировой гепатоз. Жировая болезнь печени или стеатогепатоз
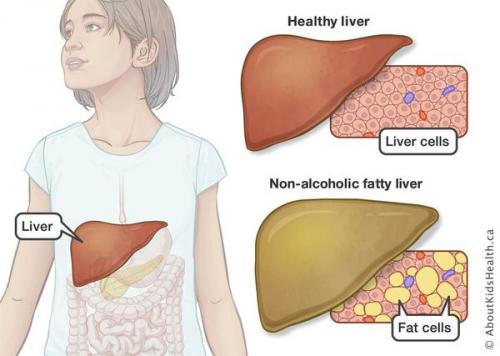
Как избежать жировой болезни печени. Определение болезни. Причины заболевания
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
Все эти изменения неуклонно приводят к:
- разрушению клеток печени (неалкогольный стеатогепатит);
- накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
- изменению биохимического состава крови;
- развитию метаболического синдрома ( гипертоническая болезнь , ожирение , сахарный диабет);
- в конечном итоге, циррозу.

Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена ( сахарный диабет II типа ), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией.
В большинстве случаев НАЖБП развивается после 30 лет.
Факторами риска данного заболевания являются:
- малоподвижный образ жизни (гиподинамия);
- неправильное питание, переедание;
- длительный приём лекарственных препаратов;
- избыточная масса тела и висцеральное ожирение;
- вредные привычки.
Основными причинам развития НАЖБП являются:
- гормональные нарушения;
- нарушение жирового обмена (дисбаланс липопротеидов плазмы);
- нарушение углеводного обмена (сахарный диабет);
- артериальная гипертензия;
- ночная гипоксемия ( синдром обструктивного апноэ сна ).
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %.
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м))2. Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
- 16 и менее — выраженный дефицит массы;
- 16-17,9 — недостаточная масса тела;
- 18-24,9 — нормальный вес;
- 25-29,9 — избыточная масса тела (предожирение);
- 30-34,9 — ожирение I степени;
- 35-39,9 — ожирение II степени;
- 40 и более — ожирение III степени ( морбидное ).
Жирная печень диета. Влияние диеты на МетС
Средиземноморская диета (MedDiet) — это диета с высоким содержанием жиров, потому что общее содержание жира составляет от 35% до 45% энергии, но большая часть этого жира не насыщена, потому что в качестве него широко используется оливковое масло. Основываясь на результатах метаанализа 50 независимых исследований с участием 534 906 человек, приверженность к MedDiet снизила распространенность МетС на 50% по сравнению с теми, кто данной диеты не придерживался . Кроме того, MedDiet продемонстрировала положительное влияние на распространенные компоненты МетС — абдоминальное ожирение, дислипидемию, повышенные уровни глюкозы в крови натощак и высокое АД, которые также являются факторами риска развития сердечно-сосудистых заболеваний (ССЗ) и сахарного диабета (СД) 2 типа .
Оливковое масло и МетС
Оливковое масло, вероятно, является наиболее главным компонентом MedDiet. Диеты, богатые мононенасыщенными жирными кислотами, более эффективны, чем диеты, богатые полиненасыщенными жирными кислотами, для снижения устойчивости липропротеидов низкой плотности к окислению. Было обнаружено, что потребление оливкового масла снижает окисление ЛПВП in vivo . Благоприятное влияние оливкового масла на воспаление можно объяснить транскриптомным эффектом, уменьшением экспрессии провоспалительных генов .
Бобовые и МетС
Бобовые — это семена, богатые белком, сложными углеводами, клетчаткой и различными биологически активными микроэлементами; их влияние на регуляцию глюкозы в крови было проверено в нескольких рандомизированных клинических исследованиях и было обнаружено, что они снижают уровень постпрандиальной глюкозы и инсулина в крови . Этот эффект опосредован медленной абсорбцией углеводов, что приводит к улучшению гликемического контроля. На сегодняшний день лишь немногие исследования оценивали связь потребления бобовых с МетС .
Зерновые и МетС
Зерновые имеют относительно низкую плотность калорий и могут способствовать поддержанию энергетического баланса. В нескольких эпидемиологических исследованиях была проведена оценка связи МетС с пищевыми волокнами, главным образом клетчаткой, получаемой из потребления зерновых, и сделан вывод о наличии обратной связи . Популяционное перекрестное исследование на основе оценки населения оценило связь между общим количеством пищевых волокон и их типами и источниками риска МетС. Те, кто потребляли зерновые волокна в большом количестве, имели более низкие шансы на развитие МетС по сравнению с теми, кто потреблял их меньшее количество .
Фрукты, овощи и МетС
Эпидемиологические исследования, проведенные в основном в азиатских популяциях, показали более благоприятный профиль кардиометаболического риска и снижение риска развития НАЖБП среди людей, соблюдающих диеты на растительной основе (веганские и вегетарианские), по сравнению с людьми, которые употребляют в пищу все типы продуктов . Увеличение потребления фруктов и овощей с 1 порции в день до 6–7 порций в день в течение 12 недель также не влияло на резистентность к инсулину у лиц с избыточной массой тела , как и на широкий спектр маркеров воспалительного и окислительного стресса у лиц с гипертонической болезнью .
Рыба и МетС
Обнаружено, что рыбий жир снижает уровень глюкозы в крови, инсулинемию и резистентность к инсулину у женщин с МетС , и такие преимущества можно наблюдать даже при кратковременных его включениях в рацион питания . Кроме того, уровни адипонектина в сыворотке повышались после диеты, содержащей сардины, у пациентов с СД 2 типа и после приема рыбьего жира у лиц с НАЖБП .
Как вылечить ожирение печени. Причины развития и классификация жирового гепатоза печени
Как мы уже сказали, жировой гепатоз печени – это заболевание, при котором внутри клеток печени или между ними накапливаются капли жира. При этом данный патологический процесс сопровождается постепенно прогрессирующими дистрофическими изменениями в гепатоцитах. Своевременная диагностика этой болезни представляет некоторые сложности в связи с тем, что у подавляющего большинства пациентов специфические симптомы, указывающие на поражение печени, отсутствуют.
Жировой гепатоз печени является достаточно распространенной проблемой среди населения. Как показывает статистика, около 27% людей, проживающих на территории России, имеют такие морфологические изменения в печени. Однако стоит заметить, что реальный уровень распространенности данной болезни может быть значительно выше. Представительницы женского пола несколько чаще мужчин сталкиваются с таким заболеванием. Самое большое количество случаев выявляется после 40 лет. Еще один интересный момент заключается в том, что большая часть пациентов с данным диагнозом имеют избыточную массу тела.
При своевременной диагностике жировой гепатоз печени, как правило, имеет благоприятный прогноз. Однако в том случае, если факторы, вызвавшие патологические изменения в печени, не были устранены, отмечается прогрессирование дистрофических изменений в органе. Таким образом, гепатоз, лечение которого не было вовремя начато, может привести к циррозу печени . Кроме этого, он рассматривается в качестве предрасполагающего фактора для возникновения сердечно-сосудистых и многих других патологий.
Существует большое количество факторов, которые в той или иной степени оказывают влияние на развития гепатоза печени. В первую очередь, сюда можно отнести злоупотребление алкоголем. При этом тяжесть патологических изменений в печени напрямую зависит от продолжительности алкогольной зависимости, количества выпиваемых напитков и так далее. Еще одной возможной причиной является длительный прием гепатотоксических лекарственных препаратов. В качестве примера можно привести глюкокортикостероиды, нестероидные противовоспалительные средства, некоторые группы антибиотиков и так далее.
Замечено, что с данным заболеванием нередко сталкиваются люди, страдающие от сахарного диабета и избыточной массы тела. Другие обменные нарушения, употребление слишком большого количества пищи с высоким содержанием жиров и простых углеводов, низкий уровень двигательной активности – все это рассматривается в качестве предрасполагающих факторов.
Прежде всего, жировой гепатоз печени может быть алкогольным и неалкогольным. Как показывает статистика, алкогольное поражение печени выявляется значительно чаще, практически в десять раз.
Кроме этого, такой патологический процесс бывает:
- Первичным;
- Вторичным.
Первичная форма развивается на фоне обменных нарушений, а вторичная – вследствие приема лекарственных средств, алкоголя и так далее.
Как восстановить печень при жировом гепатозе. Фосфоглив® при жировом гепатозе
 Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Механизм развития жирового гепатоза печени
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Степени гепатоза
В зависимости от количества и места накопления жира принято выделять 4 степени жирового гепатоза печени:
- 0 ст. – скопление мелких капель жира на поверхности отдельных групп гепатоцитов;
- I ст. – появление патологических очагов печеночных клеток, покрытых средними и крупными жировыми каплями;
- II ст. – печеночная инфильтрация, проникновение и накопление жира внутрь гепатоцитов;
- III ст. – диффузное крупнокапельное поражение печени с одновременным внеклеточным скоплением жира и формированием кистозных новообразований.
Причины жирового гепатоза
К основным причинам развития жирового гепатоза печени относят:
- абдоминальное ожирение (объем талии, превышающий 80 см у женщин и 94 см у мужчин);
- сахарный диабет 2-го типа;
- метаболические нарушения, возникающие на фоне тиреотоксикоза, микседемы, синдрома Иценко − Кушинга;
- хроническую алкогольную интоксикацию;
- резкую потерю массы тела более чем на 10 %;
- бактериальные, вирусные, паразитарные инфекции;
- нерациональное питание;
- гиперлипидемию (существенное повышение уровня липидов в крови);
- обходной кишечный анастомоз;
- генетические аномалии развития печени;
- наследственный дефицит ферментов, участвующих в расщеплении липидов;
- нерациональный прием гепатотоксичных препаратов (например, азатиоприн, азитромицин, амфетамин и др.);
- гиподинамию;
- нарушение всасываемости в ЖКТ;
- высокое артериальное давление;
- длительное парентеральное питание (введение питательных веществ в венозную систему);
- дисбиоз кишечника (неправильное соотношение кишечной микрофлоры);
- тяжелые хронические патологии, приводящие к истощению организма;
- операции на пищеварительном тракте.
Как лечить ожирение печени и поджелудочной железы. Диетотерапия и модификация образа жизни
Согласно современным рекомендациям диетотерапия и коррекция образа жизни являются базисной лечебной тактикой для пациентов с НАЖБП. Во многих исследованиях доказана способность гипокалорийной диеты и физических упражнений уменьшать выраженность стеатоза и процессов некровоспаления при НАЖБП .
У пациентов с избыточной массой тела или ожирением снижение массы тела на 7–10% является облигатным условием для клинически значимого регресса некровоспалительных изменений в печени. Предпочтительно снижение калоража пищи на 500–1000 ккал для достижения динамики снижения веса в 0,5–1 кг/нед . Пациентам с НАЖБП подходит средиземноморский тип питания: потребление большого количества фруктов (с учетом их калорийности), овощей, рыбы, ограничение потребления жирного «красного» мяса. Учитывая негативную роль фруктозы и насыщенных жиров рекомендуется ограничение их потребления у пациентов с НАЖБП .
Пациентам с НАЖБП необходимо увеличение физической активности. Показаны умеренные аэробные нагрузки длительностью 150–200 минут в неделю (ходьба в среднем темпе, плавание, езда на велосипеде). Регулярная физическая активность позволяет добиться редукции висцерального ожирения, уменьшения уровня триглицеридов и концентрации свободных жирных кислот в плазме крови, а также уменьшения инсулинорезистентности . Помимо аэробных, силовые тренировки также успешно позволяют добиться регресса массы тела и улучшения гистологической картины печени .
Наилучший эффект при терапии НАЖБП достигается при комбинировании гипокалорийной диеты с физическими упражнениями. Согласно результатам небольшого рандомизированного исследования, включившего в себя 31 пациента с НАСГ, при соблюдении в течение 4 недель гипокалорийной диеты, систематических аэробных физических упражнениях (тренировки 3 раза в неделю, длительностью 45–60 минут каждая) у пациентов через год было выявлено значительное улучшение гистологической картины, а также снижение степени висцерального ожирения (на 12%), уменьшение уровня триглицеридов в печени (на 21%) и свободных жирных кислот в плазме крови .
Актуальность включения в диетотерапию пациентов с НАЖБП омега-3 полиненасыщенных жирных кислот (ПНЖК) остается дискутабельной. На сегодняшний день еще не проведено проспективных работ в этом направлении, однако метаанализ 9 ретроспективных исследований (335 пациентов) показал, что добавление в рацион омега-3 ПНЖК способствует регрессии стеатоза печени, хотя гистологически подтвержденных данных к настоящему моменту получено не было . Тем не менее, в другом метаанализе, включившем 11 РКИ (39 044 пациента), было продемонстрировано, что включение омега-3 ПНЖК в рацион приводит к снижению общей смертности, в том числе и от неблагоприятных сердечно-сосудистых событий . Таким образом, в условиях отсутствия идеальной терапии включение в рацион омега-3 ПНЖК представляется значимым в рамках диетотерапии пациентов с НАЖБП.
В крупных ретроспективных исследованиях было показано, что регулярное употребление кофе ведет к снижению риска развития фиброза печени у лиц с алкогольной болезнью печени и хроническим гепатитом С . Недавнее проспективное кросс-секционное исследование свидетельствует об аналогичном положительном эффекте у пациентов с НАЖБП . Более того, в последнем метаанализе было показано, что риск развития НАЖБП значительно ниже у лиц, регулярно употребляющих кофе (ОШ 0,71; 95% ДИ, 0,60–0,85) . При употреблении других кофеинсодержащих продуктов и декофеинизированного кофе подобных закономерностей обнаружено не было.
Жировой гепатоз печени лечение расторопшей. Александр Попандопуло, врач терапевт. Редактор А. Герасимова
- Reading time: 3 минут чтения
Таблетки, травы, чаи, добавки – список безрецептурных продуктов для лечения печени очень длинный. Чаще всего они содержат плоды расторопши, корень цикория и листья артишока. В список трав, очищающих печень, входят зверобой, полынь и чистотел. Есть также готовые травяные смеси для печени и лекарства, которые облегчают работу печени, поддерживая пищеварение.
Каковы показания к приему лекарств для печени? Что принимать, чтобы не навредить организму?
Печень – функции, болезни, очищение
Печень – самая большая железа в организме человека. Орган относится к пищеварительной системе, и расположен в правом подреберье. Большинство клеток печени – это гепатоциты. Благодаря им печень вырабатывает гепарин, предотвращающий свертывание крови, и желчь, необходимую для переваривания жиров. Печень превращает углеводы и белки в жиры, синтезирует липопротеины, фосфолипиды и холестерин.

Печень
Именно в печени хранятся запасы витаминов – здесь хранятся витамин D, витамин B12 и витамин A. Эта железа участвует в процессе создания, накопления в организме и высвобождения глюкозы, благодаря чему можно управлять сложным процессом распределения энергии по телу.
Заболевания печени можно разделить на:
- заболевания паренхимы печени, включающие вирусный гепатит, опухоли печени, цирроз, неалкогольную жировую болезнь печени, болезнь Вильсона, аутоиммунный гепатит;
- заболевания желчных протоков внутри печени, например, рак желчных протоков;
- заболевания сосудов печени, например, тромбоз печеночных вен, воротной вены.
Симптомы проблем с печенью
Сама печень не может болеть, но воспаление или патологии внутри этой железы могут вызвать боль из-за увеличения органа. В этом случае печень оказывает давление на прилегающие органы.
Симптомы заболеваний печени:
- Хроническая боль в животе ;
- Изменение цвета мочи . Например, темная моча может указывать на избыток билирубина. Это желтый пигмент образовывается в результате распада эритроцитов. Уровни билирубина часто проверяются при диагностике заболеваний печени;
- Отек на любом участке тела , например, на лице, руках и лодыжках;
Что вредно для печени?
Способствует развитию заболеваний печени не только алкоголь. Опасны для этого органа некоторые лекарства, травы и добавки с высокой гепатотоксичностью, такие как парацетамол, и диетические ошибки.
Например, опасно для печени: слишком много сахара в рационе, употребление большого количества продуктов, подслащенных глюкозно-фруктозным сиропом, слишком много насыщенных жиров в рационе. Неправильная диета с высоким содержанием жиров приводит к ожирению и увеличивает риск метаболического синдрома, преддиабета и диабета 2 типа, которые повышают риск повреждения печени.

Употребление большого количества сахара
Печень – что ей помогает?
Наиболее благоприятно на здоровье печени скажется отказ от вредных факторов, снижение ожирения и отказ от алкоголя. Некоторые лекарства также обладают гепатотоксическим действием, но обычно здесь мало что можно сделать – лекарства следует принимать по назначению врача.
Поддерживают печень и пищеварительную систему правильно подобранные безрецептурные лекарства для печени, пищевые добавки и травы, в том числе лекарства и добавки с витаминами B, E и антиоксидантами.
При приеме препаратов для печени всегда нужно проконсультироваться с врачом, даже если это касается на первый взгляд безобидных трав. Например, настой зверобоя рекомендован при заболеваниях печени, но не рекомендуется при поражении печени – в этом случае он будет вредным.
Что содержат лекарства, отпускаемые без рецепта, и добавки для печени?
Нужно понимать, что добавка – это не лекарство, а вспомогательный препарат, т. е. таким средством невозможно вылечиться, можно только облегчить некоторые симптомы. Поэтому добавки продаются без рецепта.
Добавки для печени чаще всего включают:
- лист артишока (трава артишока);
- корень цикория;
- плоды расторопши;
- корневище куркумы.
При лечении печени используются препараты с силимарином – этот ингредиент обладает желчегонным действием, но также обладает детоксицирующими, противовоспалительными, желчегонными и антиоксидантными свойствами.
Силимарин – это комплекс соединений, полученных из плодов расторопши. Расторопша используется как вспомогательное средство при лечении многих заболеваний печени, включая гепатит, некроз печени, цирроз, повреждение кровеносных сосудов печени. Расторопша , пожалуй, единственное средство, которое можно пропить ради профилактики самостоятельно.

Расторопша
Примеры добавок и лекарств для печени, продающиеся без рецепта:
- Добавки, содержащие холин, L-орнитин, L-аспартат.
- Гепатил. Состоит из аспартата орнитина и холина – способствует правильному метаболизму жиров.
Как вывести жир из печени. Стол №5
Диета при ожирении печени – это процесс восстановления и лечения органа, а также возможность снизить свой вес. Разрабатывал такую систему питания для пациентов талантливый советский врач-диетолог, а опробовать ее успели многие соотечественники. Предложенная Мануилом Певзнером диета при жировом гепатозе печени:
- Направлена на устранение многих видов гепатозов;
- Позволяет лечиться дополнительно и от холецистита, а также различных недугов пищеварительной системы;
- Дает возможность избавляться от лишнего веса и снижать нагрузку на организм;
- Позволит восстановить здоровье и выбрать для себя правильный рацион питания во избежание развития различных патологий;
- Может быть направлена на профилактику жировой дистрофии печени.
Диета при гепатозе печени – это программа, позволяющая восстанавливать здоровье. Если она будет использована наряду с лекарственными препаратами, то дает возможность восстанавливаться в рекордные сроки.

Важно! Предложенная докторами лечебная диета позволяет восстановить функцию органа. Она показана на всю жизнь тем людям, которым удалили желчный пузырь. Диета при стеатозе печени позволяет быстро сбрасывать лишние килограммы без необходимости голодания – за каждый месяц использования программы можно потерять до 4–6 кг лишнего веса.
Питание при жировом гепатозе печени должно быть сбалансированным и многообразным. Однако есть ряд продуктов, которые запрещены к использованию. Сам же процесс питания основывается на нескольких принципах:
- Употреблять пищу, которая была обработана путем варки, пропаривания, запекания. Соли должно быть минимум;
- Употреблять каждый день до 1500–2500 калорий. Для снижения веса показатели сократить, но после получения соответствующего разрешения;
- Исключение из рациона жаренной и жирной пищи;
- Кушанья к столу подавать теплыми.
При нарушениях работы печени нет особых противопоказаний к физическим нагрузкам. Можно записаться в спортивный зал на тренировки, употреблять большое количество воды. Однако важно помнить, что нет необходимости в чрезмерных упражнениях.
Они могут истощить и без того больной организм. Если доктор по состоянию пациента запрещает ему нагрузки, он может рекомендовать длительные прогулки каждый день.
Гулять лучше на свежем воздухе – в парках, скверах, зеленых зонах подальше от автострады.

Я вылечил жировой гепатоз. Жировая болезнь печени или стеатогепатоз
Туфанова Ольга Сергеевна
Статью проверил кандидат медицинских наук, доцент
Виноградов Дмитрий Леонидович

О жировой болезни печени или стеатогепатозе простым людям практически ничего не известно. Многим кажется, что это непонятное заболевание меня уж точно не коснется. Однако оно встречается гораздо чаще, чем кажется на первый взгляд. Давайте выясним, что же такое стеатогепатоз , и как с ним жить.
Ожирение печени — актуальная проблема современности
Практическому врачу очень часто приходится сталкиваться с ситуацией, когда человек, которого ничего не беспокоит, проходит ультразвуковое исследование органов полости живота и получает заключение, в котором есть фраза: печень увеличена. С жалобой не на свое состояние, а именно на результат этого исследование пациент обращается к доктору. Обычно это люди, склонные к полноте, иногда страдающие, метаболическим синдромом, артериальной гипертензией, сахарным диабетом. Однако в последнее время все больше молодых людей, страдающих избыточным весом, может прийти на прием к врачу с вопросом, почему же у него увеличена печень?
Как ставят диагноз «жирового гепатоза»
Что же такое жировой гепатоз ? Это накопление жира в печеночной ткани. То есть жир откладывается не только там, где мы привыкли его видеть – живот, область бедер, плечи и др, но и в печени. Поэтому увеличение печени у таких людей вызвано ее ожирением.
Сразу оговоримся, диагноз «жировой гепатоз» не может быть поставлен по результатам только одного ультразвукового исследования. Врач должен опросить пациента, то есть выяснить, что его беспокоит. Чаще всего люди, страдающие ожирением печени, жалуются на тянущие боли в правом подреберье. Но эти боли возникают не от непосредственной болезни самой печени, а от того, что увеличенная печень растягивает печеночную капсулу. Так же очень важно отсутствие алкогольного и лекарственного анамнеза, маркеров к вирусным. Для этого человека отправляют сдавать анализы крови из пальца и вены, мочи, кала. После чего доктор, а как правило этим заболеванием занимается, поставит диагноз «стеатогепатоз».
Лечение стеатогепатита – похудеть!
Чаще всего человек, пришедший к врачу и которому был выставлен диагноз «стеатогепатоз», хочет получить рекомендацию о приеме волшебной пилюли, которая вылечила бы его раз и навсегда. Это касается не только этого заболевания, а вообще всех существующих. И он может быть неприятно удивлен, что главным этапом лечения стеатогепатоза будет снижение массы тела, соблюдениес ограничением жирных продуктов, фаст фуда, легких углеводов. Фармацевтические кампании предлагают большой арсенал лекарств, которые якобы лечат печень, но большинство из них не имеют никакой доказательной базы, а рассчитаны именно на людей, которым лень снижать вес, сидеть на диете, а хочется лечиться приятно и быстро.
Помимо диеты обязательной является физическая нагрузка не менее 30-40 минут в день. Таким образом – чтобы жир исчез из печени, он должен исчезнуть отовсюду!
Однако, людям страдающим сахарным диабетом и различными обменными процессами похудеть, и таким образом избавиться от жирового гепатоза , значительно сложнее. Поэтому лечение такого контингента должно проводиться врачами нескольких специальностей:, гастроэнтеролог, кардиолог.
Таким образом, избыточный вес не полезен никому, в том числе и печени.