Лечебное питание при холециститах. Принципы диеты при хроническом холецистите
- Лечебное питание при холециститах. Принципы диеты при хроническом холецистите
- Диета при застое желчи в желчном пузыре меню. Желчегонные продукты
- Меню при холецистите и панкреатите. Что такое панкреатит
- Запрещенные продукты при холецистите. Диета при остром холецистите
- Диета при холецистите номер. Гастроэнтерологическая диета. Стол №5А
- Недельное меню при холецистите. Общие правила питания при холецистите
- Диета при холецистите и желчнокаменной болезни. Определение болезни. Причины заболевания
- Холецистит диет. Диета при хроническом холецистите
- Диета при остром холецистите
Лечебное питание при холециститах. Принципы диеты при хроническом холецистите

Диета при холецистите вне обострения – это сбалансированное, достаточно разнообразное, полноценное составу и калорийности меню. Оно соответствует лечебному столу №5 по Певзнеру.
Принимаемая пища не должна излишне стимулировать желчный пузырь и повышать риск образования в нем камней, что чревато приступом желчной колики. Поэтому человеку после перенесенного острого холецистита или при впервые диагностированном латентном (малосимптомном) хроническом холецистите придется пересмотреть свой рацион.
От некоторых продуктов и способов их готовки придется отказаться, причем эти ограничения должны быть не кратковременными. Диета при хроническом холецистите – это фактически образ жизни, оздоравливающее и профилактическое повседневное питание. Конечно, оно имеет свои особенности:
- Питание при холецистите должно быть дробным, рекомендуется 3 основных приема пищи и 2-3 перекуса. Такой режим позволит избежать переедания и «голодных» периодов, что обеспечит равномерность нагрузки на желчный пузырь.
- Принимать пищу желательно примерно в одни и те же часы. Это будет способствовать своевременному появлению аппетита и естественной подготовке пищеварительного тракта и желчного пузыря к поступлению питательных веществ.
- Меню должно включать все основные нутриенты (белки, жиры и углеводы), витамины и минеральные вещества. Общая калорийность рациона и баланс веществ составляются с учетом возраста, пола и физической активности. При этом жиры необходимо распределять достаточно равномерно между всеми приемами пищи.
- Из рациона полностью исключаются запрещенные продукты, даже при длительном отсутствии обострений. Некоторые продукты потребляются в ограниченном количестве, а при появлении дискомфорта после еды от них желательно отказаться. Погрешности в питании при холецистите чреваты перегрузкой желчного пузыря с развитием желчной колики или активацией воспалительного процесса.
- Пищу можно готовить на пару, путем варки, запекания (без образования корочки). Категорически запрещаются жарка и маринование. Тушение тоже нежелательно при частых обострениях, ведь при этом способе готовки образуется достаточно много экстрактивных веществ.
- Следует избегать переедания – как по калорийности, так и по объему порции.
- Необходимо пить достаточное количество воды, чтобы избежать сгущения биологических жидкостей (в том числе желчи).
Диета при застое желчи в желчном пузыре меню. Желчегонные продукты
Все желчегонные продукты можно разбить на две группы. К первой относятся те, которые усиливают образование желчи печенью (холеретические средства). Ко второй те, которые помогают выводить желчь из желчного пузыря в кишечник (холекинетические). Некоторые из желчегонных средств обладают обоими эффектами: усиливают и выработку желчи, и ее выделение.

© Depositphotos
- Полезные жиры
Полезные жиры (ненасыщенные жирные кислоты) снижают уровень вредных липидов в организме, а значит, вероятность появления камней в желчном пузыре уменьшается.
Растительное масло (оливковое, арахисовое, кукурузное, подсолнечное, льняное) увеличивает выработку особого гормона холецистокинина, положительно влияющего на выработку желчи.

Специалисты рекомендуют принимать его по чайной ложке 2–3 раза в день натощак. Если к оливковому маслу добавить немного лимонного сока, получится пикантный и полезный соус, которым можно заправлять салаты.
© Depositphotos

© Depositphotos
Медики рекомендуют к приему все виды цитрусовых, рябину, бруснику, курагу, яблоки, сливы, бананы, клубнику, инжир. Следует также обратить внимание на томаты, укроп, шпинат, сельдерей, морковь, свеклу, листовую капусту, тыкву.

Морковь, болгарский перец и тыква содержат каротин, который, трансформируясь в витамин А, улучшает работу желчного пузыря. Белокочанная капуста и свекла обладают очищающими свойствами и принимают активное участие в формировании желчи.
© Depositphotos
Отток пищеварительного секрета ускоряет сухой имбирь. Но эта специя противопоказана при серьезных заболеваниях печени. Желчегонное действие оказывает и корица. Достаточно ежедневно выпивать один стакан напитка с корицей, чтобы почувствовать облегчение.

Хорошим желчегонным эффектом обладают листья и корень цикория. Можно просто покупать кофе с цикорием. Употребление чая с перечной мятой также производит желчегонный эффект, успокаивает и снимает спазмы.
© Depositphotos
Отруби полезны при нарушении стула, способствуют выведению вредных веществ из организма. Они содержат витамины, а также медь, магний, калий и другие микроэлементы.

Принимать отруби можно вмести с пищей или между приемами еды, добавляют их в йогурт, кефир или другие молочные продукты. Начинать прием следует с 1 чайной ложки, максимальная доза в день не должна превышать 50 грамм.
© Depositphotos
Кофеин стимулирует сокращения желчного пузыря, при которых выделяется желчь. Но будь внимателен, кофе только предупреждает появление камней в желчном пузыре, а если камни в желчном пузыре уже есть, то лучше перейти на чай, так как употребление кофе может повлечь за собой усиление боли.

При хроническом холецистите кофе исключается из числа допустимых напитков. Исключение можно сделать для некрепкого кофе с молоком и только после приема пищи.© Depositphotos
Желчегонный эффект присутствует у многих овощных соков (свекольного, капустного, из топинамбура, хрена, черной редьки). Их включают в лечебное меню при патологиях желчного пузыря. Подобный эффект оказывает на организм и виноградный сок.
Гастроэнтерологи рекомендуют делать напитки на основе мёда. Он стимулирует секрецию желчи и усиливает ее выведение. Для достижения требуемого эффекта показано пить напиток ежедневно перед сном.
Меню при холецистите и панкреатите. Что такое панкреатит
Панкреатит — это заболевание, которое развивается из-за воспаления поджелудочной железы. По различным причинам пищеварительные ферменты не выбрасываются в двенадцатиперстную кишку и активизируются в железе. В итоге происходит повреждение внутренних тканей органа, или, проще говоря, самопереваривание.
Различают два типа панкреатита — острый и хронический. В первом случае воспаление возникает внезапно или в течение нескольких дней. Для острого панкреатита характерны:
- чувство тошноты или рвота;
- высокая температура (выше 38 градусов);
- сильная боль в животе;
- диарея.
К наиболее частыми причинами острого панкреатита в медицине относят желчнокаменную болезнь и злоупотребление алкоголем.
Поджелудочная железа отвечает за производство пищеварительных ферментов и гормонов, в том числе, инсулина
Хронический панкреатит развивается в течение многих лет из-за регулярного воспаления. В этом случае повреждения органа, как правило, уже необратимы. На хроническое воспаление поджелудочной указывают такие симптомы:
- боль в животе (от легкой до сильной);
- снижение веса;
- тошнота и рвота;
- диарея;
- пожелтение кожи и глаз;
- периодические обострения воспаления;
- снижение выработки инсулина и ферментов.
К хроническому панкреатиту чаще всего приводят не только длительное злоупотребление алкоголем или курение, но и аутоиммунные и генетические факторы (например, муковисцидоз).
При легких формах заболевания лечение может ограничиться специальной диетой и ферментной поддержкой. В тяжелых случаях медики прибегают к стероидной терапии или оперативному вмешательству, вплоть до полного удаления поджелудочной.
Запрещенные продукты при холецистите. Диета при остром холецистите
Состояние острого холецистита отличается резким ухудшением самочувствия в сопровождении температуры, с рвотой и зачастую требует немедленной госпитализации.
Диета при остром холецистите является особо жесткой. С целью снижения нагрузки на органы желудочно-кишечного тракта первые два дня разрешены только ягодные, фруктовые напитки (компот, кисель), наполовину разбавленные водой. Как нельзя кстати придутся отвары шиповника, ромашки, мяты либо мелиссы, которые пьют в теплом виде. Следующие несколько дней следует питаться сугубо протертыми кашами и овощными супами. Актуальным будет употребление пищи малыми порциями с обильным питьем. Каши, супы готовят на молоке с водой (пропорция 1:1). Предпочтение отдается рису, овсяной и манной крупе. Среди овощей фаворитами остаются цветная капуста и брокколи. Для фруктового мусса/киселя подойдут спелые и сладкие ягоды. Разрешена минералка без газа, которую разводят кипяченой водой.
Рацион расширяется по мере выздоровления, наступающего ориентировочно ко второй недели диетотерапии. Пациенту не рекомендуется сразу устраивать «праздник живота», да и в некоторых случаях ограничения могут носить долговременный характер. Диета при холецистите периода обострения запрещает копчености, острые, жирные, пряные, не протертые первые блюда. Спровоцировать новую волну обострений и ослабить пищеварительную функцию способны бобовые, перловка, пшено, грибы, шоколадные изделия и сдобная выпечка.
Диета при холецистите номер. Гастроэнтерологическая диета. Стол №5А

Особенности диеты №5А:
Это диета физиологически полноценная, с умеренным ограничением жиров и поваренной соли, механических и химических раздражителей слизистой желудочно-кишечного тракта, с исключением продуктов и блюд, усиливающих процессы брожения и гниения в кишечнике, а также сильных стимуляторов желчеотделения, секреции желудка, поджелудочной железы, веществ, раздражающих печень . Все блюда готовятся в вареном виде или на пару. Допускаются отдельные блюда в запеченном виде без грубой корочки. Пища дается в основном протертая, супы протертые или с мелко нашинкованными овощами и хорошо разваренными крупами. Режим питания: 5-6 раз в день небольшими порциями.
Химический состав диеты: белки - 80 г (60 % животные), жиры - 70-75 г (20-25 % растительные), углеводы - 350 г (80-90 г сахара), поваренная соль - 8 г, свободная жидкость - 2-2,5 л. Энергоценность диеты - 2400 ккал.
Рекомендуемые и исключаемые продукты и блюда диеты.
Хлеб и мучные изделия. Пшеничный хлеб из муки высшего и 1-го сорта, подсушенный или вчерашний. Несдобное печенье.
Исключают из диеты: свежий и ржаной хлеб, сдобное и слоеное тесто.
Супы. Вегетарианские с протертыми овощами, супы-пюре и кремы, молочные супы пополам с водой. Допускают супы с хорошо разваренной крупой (манная, рис, геркулес) и мелкошинкованным картофелем, морковью, тыквой. Заправляют сливочным маслом, сметаной, подсушенной мукой.
Исключают из диеты: мясные, рыбные и грибные бульоны, из бобовых.
Мясо и птица. Нежирные, не жилистые. Говядина, кролик, курица, индейка. Из мяса удаляют сухожилия, жир; у кур - кожу. В отварном и паровом виде изделия из котлетной массы (суфле, кнели, пюре и др.). Птицу можно иногда отваривать куском.
Исключают из диеты: жирные сорта, утку, гуся; жареное, тушеное и кусковое мясо; печень, мозги, почки, колбасы, копчености, консервы.
Рыба. Только нежирных видов, отварная и паровая, куском и в виде котлетной массы.
Исключают из диеты: жирную, соленую, тушеную рыбу, консервы, икру.
Молочные продукты. Молоко (при сопутствующем колите - только в блюдах), кисломолочные напитки. Некислый свежий полужирный и нежирный творог и блюда из него (суфле, пудинги и др.) протертые, паровые.
Исключают из диеты: сливки, жирный и повышенной кислотности творог, соленый, острый сыр.
Яйца. Белковые паровые и запеченные омлеты. В блюда 0,5-1 желток в день.
Исключают из диеты: другие блюда из яиц.
Крупы. Каши на молоке пополам с водой из манной крупы, риса, протертых гречневой, овсяной, геркулеса; гречневой и рисовой муки. Суфле манное, рисовое. Отварная вермишель.
Исключают из диеты: бобовые, пшено, рассыпчатые каши.
Овощи. Картофель, морковь, свекла, цветная капуста протертые, в отварном, паровом виде (пюре, суфле и др.). Кабачки и тыкву варят кусочками.
Исключают из диеты: грибы, бобовые, соленые, квашеные, маринованные овощи, капусту, репу, редис, редьку, щавель, чеснок, лук.
Закуски. Исключают.
Плоды, сладкие блюда и сладости. Спелые, мягкие, сладкие фрукты и ягоды в сыром натуральном и протертом виде, запеченные, вареные; кисели, желе, муссы. Сухофрукты протертые. Молочный кисель, мед, сахар, варенье, мармелад, зефир.
Исключают из диеты: кислые и богатые клетчаткой плоды, шоколад, мороженое, кремовые изделия.
Соусы и пряности. На овощном отваре или слизи крупы, молочный с добавлением сметаны, фруктовый. Муку не поджаривают.
Исключают из диеты: пряности.
Напитки. Чай с лимоном, молоком, кофе слабый с молоком, сладкие фруктово-ягодные соки, отвар шиповника.
Исключают из диеты: какао, черный кофе, холодные и газированные напитки.
Жиры. Сливочное масло - ограниченно (в чистом виде - 20-30 г в день); при переносимости - свежие рафинированные растительные масла в блюда.
Исключают из диеты: все другие жиры.
Недельное меню при холецистите. Общие правила питания при холецистите
При терапии острого холецистита обязательным пунктом лечения будет являться диетотерапия, которая способствует снижению выброса желчи и увеличению содержания клетчатки в организме. Такое питание поможет улучшить функцию системы пищеварения, предотвратит желчный застой, не будет провоцировать осложнений и обострений заболевания.
Согласно стадии холецистита врачи разрабатывают индивидуальное меню для пациентов. Общие принципы диетотерапии при данной патологии включают необходимость питаться в строго установленное время не меньше 5-6 раз в сутки, употреблять до 2,5 литров разрешенной жидкости, которая помогает удалять из организма токсины и желчь, сокращение потреблениядо минимума (а лучше соль вообще исключить), полный отказ от алкоголя, провоцирующего образование конкрементов и колики, соблюдение комфортной температуры пищи (15-60 градусов). Также не рекомендуется есть, если у пациента отсутствует аппетит – еда через силу в случае с холециститом очень нежелательна, поскольку в таком случае желчь не будет нормально вырабатываться и выбрасываться в кишечник.
Питание должно быть не только полезным, но и вкусным, и желанным. Важно выполнять красивую сервировку стола, есть любимые блюда, чаще трапезничать в приятной компании.
Разрешенные продукты
Поскольку диетотерапия при выявленном холецистите должна стать частью жизни пациента на долгие годы, во избежание рецидивов патологии, важно знать, какие именно продукты можно и нужно употреблять в данной ситуации. Спектр используемых в меню продуктов довольно широк и любой человек по собственному вкусу может подобрать для себя рацион, который будет не только полезен при его заболевании, но и прекрасно удовлетворит его вкусовые запросы.
Диета при холецистите и желчнокаменной болезни. Определение болезни. Причины заболевания
Желчнокаменная болезнь (калькулёзный холецистит) — заболевание, характеризующееся наличием конкрементов (камней) в желчном пузыре или его протоках.
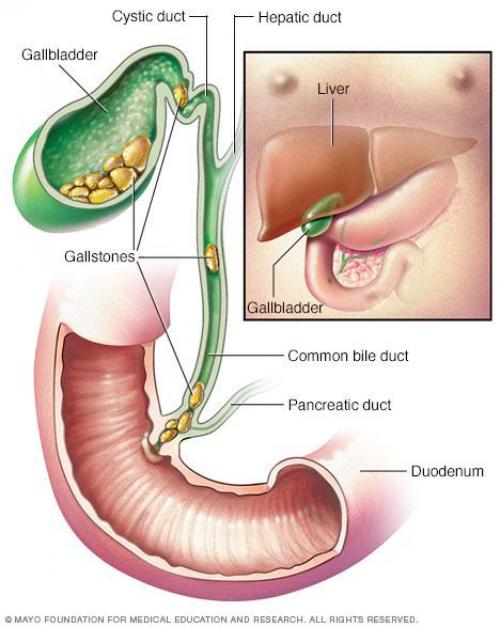
Желчнокаменная болезнь (ЖКБ) является наиболее распространённым заболеванием в хирургической гастроэнтерологии, занимая первое место среди хирургических заболеваний. Согласно исследованиям в Европе и США ЖКБ диагностируют у 10-15% взрослого населения. Каждый год в мире выполняется более 500 тысяч холецистэктомий (операций по удалению желчного пузыря).
Чаще всего образование камне в желчном пузыре наблюдается у людей в возрасте 40-50 лет, однако она может проявиться и в совсем юном и в пожилом возрасте.
Факторы риска желчнокаменной болезни
Образование камней в желчном пузыре происходит под влиянием комплекса факторов. Разнообразные расстройства обмена веществ способствуют кристаллизации холестерина, что в дальнейшем приводит к формированию камней в желчном пузыре.
Возникновение ЖКБ напрямую зависит от следующих факторов:
- половая принадлежность — по статистическим данным у женщин ЖКБ диагностируется в три раза чаще, чем у мужчин;
- возраст — чем старше человек, тем выше риск возникновения данного заболевания (зачастую оно обнаруживается у людей после 60 лет);
- наследственность и генетические факторы;
- нерациональное питание — чрезмерное употребление сладкой, слишком острой, копчёной и жирной пищи;
- нарушения липидного (жирового) обмена;
- частые переедания;
- ожирение ;
- беременность или предшествующие многократные роды;
- длительный отказ от еды;
- курение, алкоголь;
- сидячий образ жизни;
- сахарный диабет ;
- приём некоторых лекарственных препаратов;
- инфицирование двенадцатиперстной кишки или желчевыводящих протоков различными патологическими бактериями или микроорганизмами;
- цирроз печени.
Образовавшиеся камни различаются по составу. Они бывают:
- пигментными;
- холестериновыми;
- известковыми;
- смешанными (состоят из различных химических элементов).

Для желчнокаменной болезни характерно свое "лицо". В данном случае работает правило пяти F — наиболее патогномоничных признаков:
- Female (женщина);
- Fat (ожирение);
- Forty (старше 40 лет);
- Fair (блондинка);
- Fertile (рожавшая).
У пациентов, страдающих ожирением, повышена концентрация холестерина в крови, что является предрасполагающим фактором формирования конкрементов. Рожавшие женщины старше 40 лет в большей мере подвержены возникновению ЖКБ, что связано с гормональной перестройкой всего организма.
Неправильное питание, избыточное поступление в организм холестерина, жиров также влияет на риск возникновения желчнокаменной болезни. Однако даже самые строгие вегетарианцы не застрахованы от неё.
Холецистит диет. Диета при хроническом холецистите
Вне обострения основным принципом питания является умеренное щажение желчного пузыря и печени, нормализация функции желчевыделения и уровня холестерина у пациента. Назначается базовая Диета № 5 , которая является физиологически полноценным питанием и в ней предусмотрен дробный прием пищи, который также способствует регулярному оттоку желчи.
Калорийность питания составляет 2400-2600 ккал (белки — 80 г, жиры — 80 г, углеводы — 400 г). Ограничено употребление соли (10 г), жидкость в пределах 1,5-2 л. В питании несколько ограничиваются жиры (особенно тугоплавкие). Блюда готовят отварными, на пару, и уже разрешено запекание без корочки.
Овощи для блюд не пассеруют и перетирают только овощи, богатые клетчаткой, а также жилистое мясо. Необходим чёткий режим и прием пищи 5-6 раз в день. Питание при хроническом холецистите вне обострения направлено на умеренную стимуляцию желчевыделения, поэтому содержит:
- Салаты и винегреты, заправленные нерафинированным растительным маслом (их нужно менять).
- Различные овощи, ягоды и фрукты.
- Большое содержание клетчатки (за счет употребления круп, овощей и фруктов), что необходимо при наличии запоров .
- Куриные яйца (не более одного), поскольку желтки оказывают желчегонное действие. При болях и появлении горечи во рту, которые могут появиться при употреблении яиц, разрешаются только блюда из яичных белков.
Из рациона исключаются:
- Продукты с эфирными маслами (чеснок, цитрусовые).
- Высоко экстрактивные блюда (все бульоны, капустный отвар).
- Овощи, содержащие щавелевую кислоту (щавель, шпинат).
- Слоёное и сдобное тесто.
- Жирное мясо и субпродукты, содержащие холестерин (печень, почки, мозги).
- Алкоголь.
- Ограничиваются легкоусвояемые углеводы (варенье, сахар, конфеты, мед) и жирное молоко, сливки, ряженка, сметана.
Диета № 5 может применяться до 1,5-2 лет. При обострении хронического холецистита проводится соответствующее лечение и назначается диетическое питание, как при остром холецистите, то есть больного переводят на Стол №5А .
Диета при калькулезном холецистите в период ремиссии не отличается от вышеописанной. В данном случае также показан базовый стол. Ограничения касаются только употребления желтков яиц — можно только 0,5 желтка в блюда, запрещены трудноперевариваемые жиры, растительные масла в количестве, которое не вызывает приступы.
В силу топографической близости, общности кровоснабжения и иннервации, при ЖКБ и холецистите в патологический процесс вовлекаются гастродуоденальная система, поджелудочная железа и кишечник.
При сочетанной патологии ( холецистит и панкреатит ) применяется разновидность Стола №5 — Стол №5П . Для него характерно увеличение содержания белков (до 120 г) и еще большее ограничение жиров и углеводов, которые стимулируют функцию поджелудочной железы. Также ограничиваются экстрактивные вещества (отвар капусты, мясные и рыбные бульоны) и грубая клетчатка овощей. Все блюда подаются в отварном или паровом виде, измельченными. Диету назначают на 2-3 месяца, затем расширяют количество пищи и перечень продуктов.
Если основному заболеванию сопутствует гастродуоденит , то питание несколько видоизменяют в пределах Стола №1 . Диеты имеет много общего: исключают блюда — возбудители секреции желудка, а также очень горячие и очень холодные блюда. Пища рекомендована жидкая или кашицеобразная в вареном и протертом виде. Исключают прием продуктов, богатых клетчаткой (репа, горох, редька, фасоль, редис, спаржа), фруктов с грубой кожицей (крыжовник, виноград, финики, смородина), цельнозерновой хлеб, а также грубое жилистое мясо, кожу птицы и рыбы.
Нужно отметить, что не всегда медикаментозным лечением и соблюдением диеты можно достичь ремиссии. В случае частых обострений холецистита, при его осложнениях (гнойный, флегмонозный), а также при ЖКБ рекомендуют оперативное лечение.
Питание является важнейшей составляющей послеоперационного восстановительного периода. Через 12 часов после операции разрешается пить воду без газа небольшими глотками (до 500 мл в день). На вторые сутки в рацион вводят нежирный кефир, несладкий чай, кисель порциями не более 0,5 стакана с периодичностью в 3 часа.
На 3-4 день разрешается уже прием пищи и питание организуется до 8 раз в день, порциями по 150 г: картофельное пюре (полужидкое), протертые супы на воде, омлет из яичных белков, перетертая отварная рыба, фруктовое желе. Из жидкостей можно пить соки (яблочный, тыквенный) и чай с сахаром.

Подсушенный пшеничный хлеб
На пятый день вводят галетное печенье и подсушенный пшеничный хлеб. Через неделю добавляют перетертые каши (гречневую, овсяную), отварное прокрученное мясо, нежирный творог, кисломолочные продукты и овощное пюре. После этого больной может переводиться на Стол № 5А , несколько позже — Стол №5 .
Диета при остром холецистите
Цель, которую преследует соблюдение диеты при острой форме заболевания – это химическое щажение печени, улучшение выработки желчи и нормализация работы пищеварительного тракта.
В первые 3 дня обострения холецистита необходимо соблюдать только питьевой режим.
Тошнота и рвота исключает возможность принимать пищу. Пить следует не менее 1,5-2 литров в день, небольшими глотками, но часто.
некрепкий чай, минеральная вода без газа пополам с кипяченой водой, сладкие соки, соки из фруктов и ягод, отвар шиповника
Разрешаются:
- некрепкий чай
- слабо концентрированные фруктовые соки
- травяные отвары (ромашка, мята, лимонник, шиповник),
- минеральная вода без газа, разбавленная наполовину кипяченой водой.
После того, как болевой синдром начнет понемногу снижаться (обычно на 2-3 сутки) питание становится более разнообразным.
Постепенно вводятся протертые блюда (слизистые супы, разваренные протертые каши), постепенно добавляется творог с низким содержанием жира, пшеничные сухари, паровые или отварные блюда из нежирного мяса, рыбы.
По мере улучшения самочувствия постепенно добавляются продукты из разрешенного списка, их уже можно подавать в непротертом виде (исключение составляют жилистое мясо, и богатые клетчаткой овощи - капуста, морковь, свекла)
Жареные блюда запрещены.
Диета включает нормальное содержание белков, жиров и углеводов:
- белки – 85-90 г, в т.ч. животные 40-45 г;
- жиры общие – 70-80 г, в т.ч. растительные 25-30 г;
- углеводы общие – 300-350 г;
- пищевые волокна (растительная клетчатка) – 20-25 г.
Энергетическая ценность 2170 - 2480 ккал.